Artículo científico del Dr. Miguel González del Cerro.
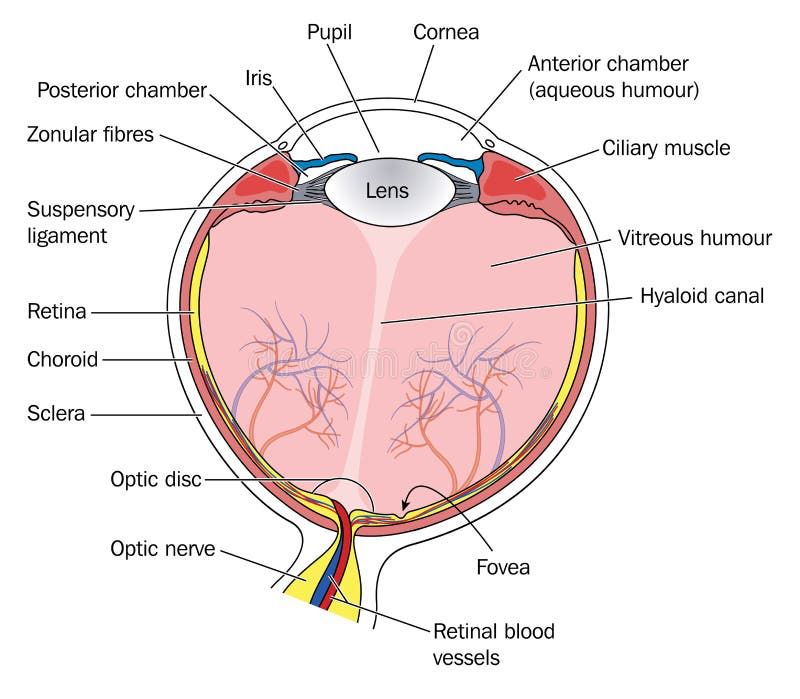
La mácula es una pequeña zona del centro de la retina, en la parte posterior del ojo, de aproximadamente 5 mm de tamaño. Es la responsable de la visión central nítida y detallada que nos permite leer, reconocer rostros y distinguir colores.
La retina está formada por células epiteliales, gliales y neuronales que están organizadas en 10 capas diferentes, una de las cuales son los fotorreceptores sensibles a la luz. Los bastones son fotorreceptores que permiten la visión nocturna, funcionan con poca luz y son más numerosos en la retina periférica. Los conos son fotorreceptores que procesan el color, los detalles finos y la agudeza visual central, funcionan con mucha luz y están concentrados en la mácula.
Cualquier enfermedad ocular que afecte la mácula se denomina maculopatía, éstas pueden ser congénitas o adquiridas.
Las maculopatías más frecuentes de ver en el consultorio son:
* Degeneración macular relacionada a la edad (DMRE)
* Membrana epirretinal (MER)
* Agujero macular
* Edema macular
* Maculopatía miópica
* Degeneración macular relacionada a la edad: es una enfermedad de base degenerativa y genética. Directamente relacionada a la edad, se presenta en personas mayores de 60 años. El tabaquismo, la obesidad, el sedentarismo y la radiación UV actúan como factores de riesgo.
Se puede presentar de dos formas:
1. Seca o Atrófica: es la más frecuente (80% de los casos) y menos grave en su evolución.
2. Húmeda o Exudativa: es la menos frecuente (20% de los casos), pero más grave. Se debe al crecimiento de vasos sanguíneos anómalos por debajo de la retina, denominándose neovascularización coroidea (NVC) o membrana neovascular coroidea (MNVC).
Es importante hacerle saber al paciente que, si bien esta enfermedad puede producir una discapacidad visual que impacte de modo importante en la calidad de vida, no conduce a la ceguera total, ya que la visión periférica no se ve afectada.
Membrana epirretinal: es una enfermedad que se produce porque una fina capa de tejido cicatrizal crece sobre la mácula, a la cual arruga y tracciona. Puede ser idiopática, afecta principalmente a personas mayores de 50 años en un 2% de los casos y a mayores de 75 años en un 20% de los casos, o secundaria a traumas oculares, cirugías intraoculares, inflamaciones intraoculares, y a enfermedades vasculares de la retina.
Agujero macular: es la rotura por tracción sobre la mácula. El agujero puede ser total (ocupa todo el espesor de la retina) o parcial (no ocupa todo el espesor de la retina). La causa más frecuente es la idiopática, afecta a personas mayores de 60 años. El humor vítreo que normalmente está adherido a la mácula, al contraerse puede traccionar de ésta y producir una rotura. También se puede presentar en ojos con miopía, en traumatismos oculares, en cirugías oculares previas, y en procesos inflamatorios intraoculares.
Edema macular: se produce por una alteración en la impermeabilidad de los vasos retinales, acumulándose el líquido dentro de las capas de la retina. Los edemas maculares más frecuentes son los producidos por retinopatía diabética y trombosis venosas retinales.
Maculopatía miópica: es una enfermedad degenerativa que afecta la mácula en personas con miopía alta (-6 o más dioptrías). Este trastorno está causado por la elongación excesiva del globo ocular, esto hace que el tejido ocular se estire produciendo roturas de éste sobre la mácula. Además de la alta miopía, un factor de riesgo importante es la edad avanzada, ésta enfermedad suele comenzar a desarrollarse a partir de los 50 años de edad.
Hay dos tipos de maculopatía miópica:
1. Maculopatía miópica senil: es la más frecuente (80% de los casos), y es una maculopatía seca.
2. Maculopatía miópica exudativa o húmeda: es menos frecuente (20% de los casos), pero de mayor gravedad.
Síntomas de maculopatía:
* Disminución progresiva de la visión central, tanto de lejos como de cerca, ya sea en cantidad o calidad.
* Necesidad de mayor cantidad de luz para leer.
* Visión borrosa.
* Alteración en la visión de los colores.
* Manchas en el centro de la visión.
* Visión distorsionada o deformada (metamorfopsia).
* Ver los objetos de distinto tamaño de un ojo al otro (aniseiconia).
Diagnóstico de maculopatía:
* Una buena anamnesis.
* Examen oftalmológico completo, con toma de agudeza visual lejana y cercana, sin y con agujero estenopeico, grilla de Amsler, y fondo de ojo con pupila dilatada.
* Tomografía de coherencia óptica (OCT.)
* Angiofluoresceinografía.
* OCT-Angiografía.
* Autofluorescencia.
* Indocianina Verde.
Hoy en día el estudio que más se indica para el diagnóstico de maculopatía es el OCT.
Tratamiento de las maculopatías:
1. Degeneración macular relacionada a la edad: en la actualidad no hay tratamiento curativo para ninguna de las dos formas clínicas. Las medicaciones disponibles intentan detener la evolución natural de la enfermedad. Para la forma seca hay varias drogas en estudio, pero al presente solamente se requiere control periódico y suplemento vitamínico vía oral. Para la forma húmeda se encuentran disponibles varias drogas antiangiogénicas tales como Ranibizumab, Aflibercept, Bevacizumab, y Faricimab. Estas se inyectan dentro del ojo en forma ambulatoria, una vez al mes. Por lo general son necesarias varias aplicaciones, dependiendo de cada caso clínico.
2. Membrana epirretinal: el tratamiento es quirúrgico, se realiza una Vitrectomía, en la cual se hace un pelaje de la membrana. La cirugía se indica cuando hay una disminución progresiva de la visión y/o si aumenta la percepción de la metamorfopsia, de lo contrario, en los casos incipientes la cirugía no suele ser necesaria, aconsejándose controles periódicos con OCT.
3. Agujero macular: aquí también el tratamiento es quirúrgico, se realiza una Vitrectomía, que será indicada de acuerdo a cada caso clínico, dependiendo de la edad del paciente, de la agudeza visual, del tiempo de evolución, y los hallazgos en el OCT. El éxito del cierre del agujero, así como de la recuperación visual, depende de la antigüedad de éste (cuanto más crónico, menos éxito) y del tamaño (los agujeros mayores a 400 micras tienen menos chance de cierre).
4. Edema macular: el tratamiento es con antiangiogénicos a través de inyecciones intraoculares mensuales. En muchos casos, cuando no hay respuesta a esta medicación, se indica un implante biodegradable de liberación lenta de dexametasona intraocular que se inyecta cada 4/6 meses. La fotocoagulación con láser se utiliza para sellar los vasos sanguíneos que tienen fugas, o para reducir la necesidad de oxígeno en la retina. El control sistémico es fundamental, control de la glicemia, de la presión arterial, y los niveles de colesterol, para prevenir la progresión del edema.
5. Maculopatía miópica: la maculopatía miópica exudativa se trata con inyecciones intraoculares de antiangiogénicos.



